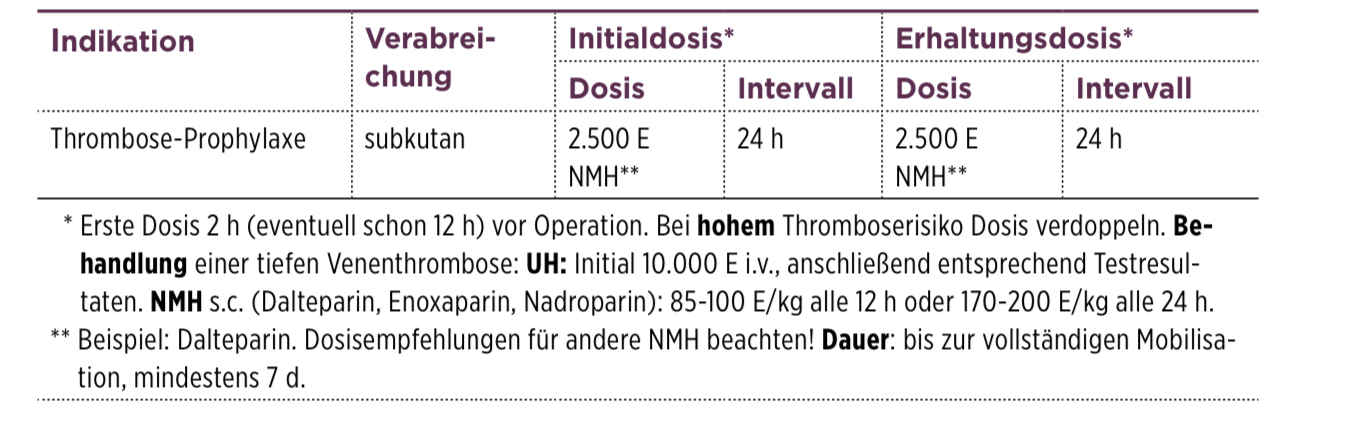
Unerwünschte Wirkungen
Blutungen kommen (häufiger unter UH als unter NMH) bei 3 bis 10 % der Behandelten vor. Gefährdet sind Personen, die hohe Dosen erhalten, und solche mit schweren Begleitkrankheiten. Sehr problematisch sind Blutungen im Bereich von epiduralen Kathetern. Die Injektion unter die Bauchhaut kann lebensbedrohliche Bauchwandhämatome verursachen.
Eine Heparin-induzierte Thrombozytopenie (HIT) kann zu gefährlichen thrombotischen Komplikationen führen. Die HIT wird vor allem nach längerer Anwendung von UH (etwa zehnmal seltener unter NMH) beobachtet und ist bei chirurgisch Behandelten sowie bei Frauen häufiger.
Andere Formen von Allergien sind selten, eine anaphylaktische Reaktion sehr selten. Eine langdauernde Behandlung mit UH (über 10 Wochen, z.B. in der Schwangerschaft) kann zu einer ausgeprägten Osteoporose führen. Heparin kann ferner Hautnekrosen, einen Hypoaldosteronismus und selten eine Alopezie verursachen.
Kontraindikationen: Alle schweren, besonders alle intrakraniellen Blutungen. Hämorrhagische Diathese. Kurz zurückliegende neurochirurgische oder ophthalmologische Eingriffe. Vorsicht bei Epiduralanästhesie!
Interaktionen: Mit ACE-Hemmern, Kaliumsalzen, kaliumsparenden Diuretika und Drospirenon zusammen kann eine Hyperkaliämie auftreten. Durch gleichzeitige Verabreichung mit oralen Antikoagulanzien, Plättchenhemmern oder Thrombolytika wird die gerinnungshemmende Wirkung verstärkt; dieser Effekt ist oft erwünscht.
Risikogruppen
Schwangere Frauen: Heparine passieren die Plazenta nicht und sind deshalb in der Schwangerschaft die Antikoagulanzien der Wahl. Die Kalzium-Homöostase wird wahrscheinlich durch NMH weniger beeinträchtigt als durch UH.
Stillende Mütter: Wenig Erfahrung bei stillenden Müttern. Nach aktuellem Wissen sind UH und NMH problemlos.
Kinder: Dosis bei intravenöser Infusion: initial 50 E/kg, anschließend 25 E/kg/h. Die Erfahrungen mit NMH sind gering, Hersteller raten ab.
Alte Menschen: Besonders bei NMH Nierenfunktion, ev. Plättchenhemmung beachten!
Niereninsuffizienz: UH: Dosis muss in der Regel nicht reduziert werden. NMH: Halbwertszeit bei fortgeschrittener Insuffizienz verlängert; Dosierung entsprechend den anti-Xa-Spiegeln (erwünscht: 0,4 bis 1,0 E/ml).
Leberinsuffizienz: In der Regel keine Dosisanpassung notwendig.
Hinweise
Bei der Behandlung mit UH soll die aktivierte partielle Thromboplastinzeit (APTT) auf das 1,5- bis 2-fache verlängert werden. Heparin kann von Protamin antagonisiert werden (Vorsicht: schwere allergische Reaktionen möglich).
Alternativen: Statt Heparin kann Fondaparinux, ein Pentasaccharid mit heparinähnlicher Wirkung, verwendet werden. Bei einer Heparin-induzierten Thrombozytopenie kommen u.a. Bivalirudin, Argatroban, Danaparoid in Frage. Eventuell ist auch Rivaroxaban oder ein anderes direktes Antikoagulans geeignet.
Erhältlichkeit
UH-Präparate zu 50 und 100 E/ml (zum Spülen); 1.000 bis 25.000 E/ml (zur Therapie).
NMH-Präparate: Alle NMH sind in Fertigspritzen und Mehrdosenbehältern erhältlich, die eine individualisierte Verabreichung erleichtern. Verfügbare Konzentrationen: Dalteparin: 10.000, 12.500 und 25.000 E/ml; Enoxaparin: 10.000 und 15.000 E/ml; Nadroparin: 9.500 und 19.000 E/ml.
Heparin-Natrium: Gele zu 400 und zu 1.000 E/g, Spray zu 400 E/ml (sowie viele Kombinationen)
Kommentar des Autors
von Dr. med. Etzel Gysling, Facharzt für Allgemeine Innere Medizin
Besonders im Spital spielt Heparin (vorwiegend in Form von niedermolekularen Präparaten) nach wie vor eine bedeutsame Rolle. Die direkten oralen Antikoagulanzien wie zum Beispiel Apixaban haben sich jedoch als valable Konkurrenten nicht nur bei der Thromboseprophylaxe bei orthopädischen Eingriffen gezeigt. Die Bedeutung unfraktionierter Heparine ist heute relativ gering; sie sind insbesondere bei Niereninsuffizienz und in der Schwangerschaft eine Option.
Das sagt der Hausarzt
von Ruben Bernau, Facharzt für Allgemeinmedizin
Es ist die Kenntnis unserer Patienten, die uns wissen lässt, wie der individuelle sichere Einsatz von Heparin zu gewährleisten ist. Egal ob prophylaktisch, therapeutisch oder Bridging, wie kommt der Wirkstoff sicher in den Patienten? Ist der Einsatz sinnvoll? Gibt es Kontraindikationen, von denen der Spezialist nichts weiß?
Unsere MFA/VERAH wird die Patienten und Angehörigen praktisch instruieren. Den Umgang mit dem Medikament und dessen Lagerung erklären, Ängste nehmen und Sicherheit geben, häusliche Krankenpflege verordnen – all das gehört dazu. Heparinisierung ist eine Beratungsleistung! Diese wird täglich in jeder Hausarztpraxis, im Pflegeheim und im Hausbesuch strukturiert angewandt.
Zudem ist die Über-, Unter- oder Fehlversorgung mit Antikoagulanzien ein relevantes Thema. Zum Glück gibt es die DEGAM mit ihren Leitlinien* und Patienteninformationen**. Und bitte auch daran denken: Der Einsatz von Heparin ist teuer und produziert viel Müll. Ein differenzierter Umgang ist wichtig!
*DEGAM-S1-Handlungsempfehlung zum Bridging (wird aktualisiert): www.hausarzt.link/LwxVn
**DEGAM-Patienteninfo zur Thromboembolie: www.hausarzt.link/pgihZ