Die familiäre Hypercholesterinämie (FH) ist die häufigste unter den seltenen Erkrankungen. Das erklärte Dr. med. Julia Brandts, Universitätsklinikum Aachen, im Rahmen einer Veranstaltung der Deutschen Gesellschaft für Innere Medizin [1]. Die Prävalenz in der Allgemeinbevölkerung liege bei 1:250 bis 1:350; unter den Patientinnen und Patienten mit manifester arteriosklerotischer Erkrankung sei eine(r) von 17 betroffen.
“Was glauben Sie – wie viel Prozent der Patienten mit FH sind in Deutschland diagnostiziert?” wandte sich die Kardiologin mit einer TED-Umfrage ans Auditorium. Nur knapp ein Drittel des Auditoriums entschied sich für die richtige Antwort: 1-2 Prozent. “Das ist ein Armutszeugnis”, so die Referentin. Um das Ausmaß deutlich zu machen, führte sie aus, dass bei einer Einwohnerzahl von 84 Millionen in Deutschland nur 5.600 Personen mit FH identifiziert werden, während 274.000 Menschen mit unerkannter FH leben.
Diese Menschen hätten im Schnitt ihr erstes kardiovaskuläres Ereignis mit 45 Jahren; im Durchschnitt würden sie 15 bis 21 Lebensjahre verlieren.
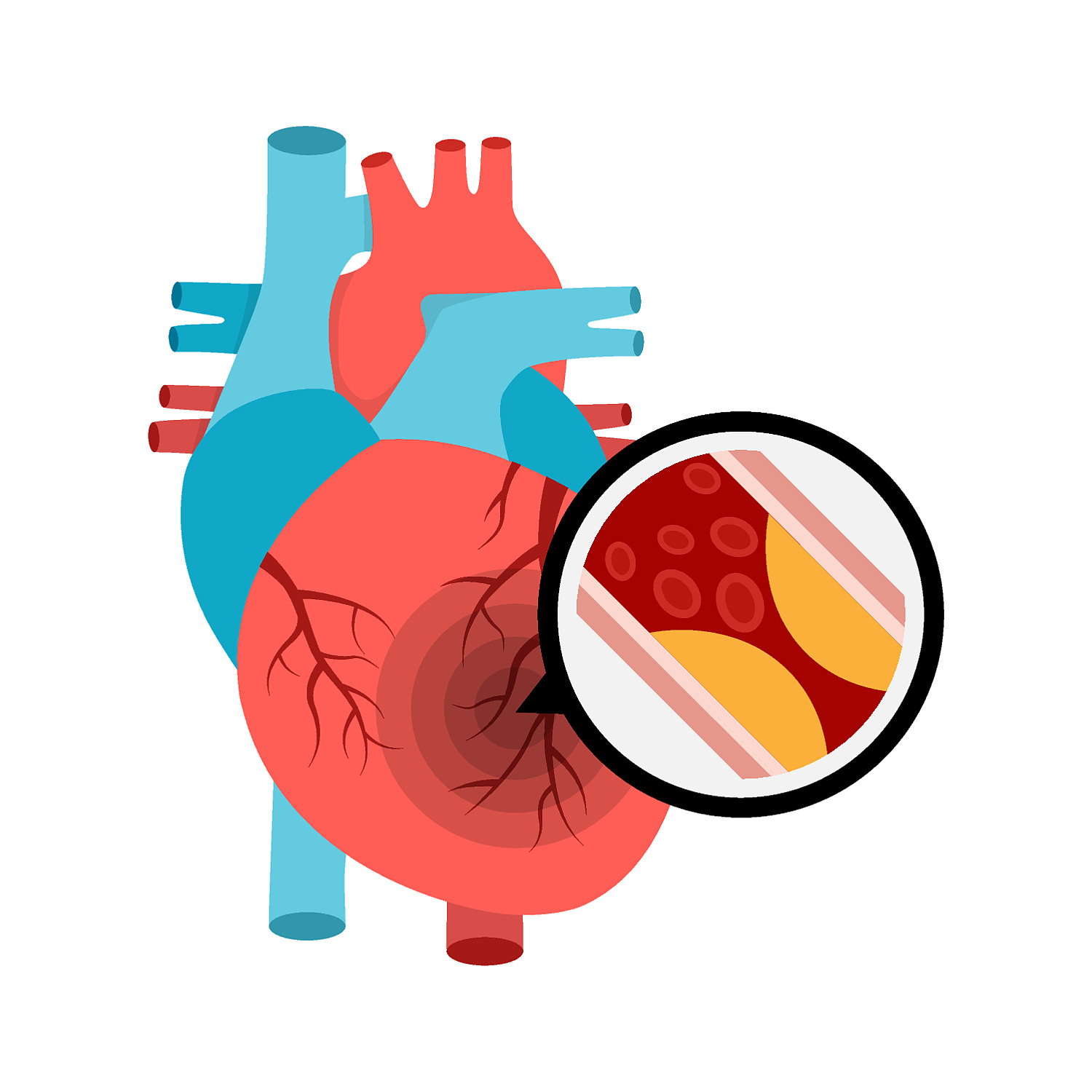
Bei der FH unterscheidet man die heterozygote Form, auf die sich Brandts in ihren Ausführungen beschränkte, und die sehr seltene homozygote Form. In über 95 Prozent der Fälle ist das Gen des LDL-Rezeptors in der Leber betroffen. Daran dockt das LDL aus dem Blut an, um dort abgebaut zu werden. Ein defekter Rezeptor bindet die Partikel nicht mehr so gut und das im Blut zirkulierende LDL steigt an.
Viel seltener, in etwa 2 bis 3 Prozent der Fälle, ist das Apolipoprotein B defekt, das den Liganden des LDL-Rezeptors darstellt. In weniger als 1 Prozent der Fälle besteht eine Mutation des PCSK9 mit der Folge einer erhöhten Aktivität dieses Proteins, das LDL-Rezeptoren in der Leber abbaut.
DLCN-Score zu komplex
Woran liegt es nun, dass die Identifikationsrate so gering ist? Um die Diagnose zu stellen, bedienen wir uns immer noch größtenteils eines klinischen Instruments, des DLCN-Scores. In ihn fließen die Familienanamnese, die eigene Anamnese (frühzeitige KHK, Karotisstenose oder pAVK), klinische Zeichen (Sehnenxanthome, Arcus lipoides unter 45 Jahren) und der LDL-C-Wert ein. Das Problem bei diesem Score sei seine Komplexität, so die Expertin.
Bei der Familienanamnese wird beispielsweise nach Verwandten ersten Grades mit frühzeitiger arteriosklerotischer Erkrankung oder erhöhtem LDL-Cholesterin oberhalb der 95. Perzentile gefragt. Welchem Wert das entspricht, wisse kaum jemand. Und was “frühzeitig” heißt, werde auch unterschiedlich aufgefasst. Gemeint sei vor dem 60. Lebensjahr bei Frauen und vor dem 55. Lebensjahr bei Männern. Xanthelasmen würden mit einem relativ hohen Punktwert bewertet, seien aber nicht spezifisch für FH.
Je nachdem, wie viel Punkte sich in dem Score ergeben, wird die Wahrscheinlichkeit für eine FH als unwahrscheinlich, möglich, wahrscheinlich oder als sicher vorliegend eingestuft. Das große Manko des DLCN-Scores: Die erhobenen Daten seien in der Praxis häufig unvollständig und bei verschiedenen Untersuchern inkonsistent.
Laut Brandts brauche es einen zuverlässigen Screeningparameter, mit dem man entscheiden könne, welche Menschen von einer erweiterten Diagnostik profitieren. Für sinnvoll hält sie den LDL-C-Wert, ab einem Wert von ≥ 190 mg/dl sollte dann eine genetische Diagnostik erfolgen.
Ist der Gentest nötig?
Doch warum braucht man überhaupt den Gentest? Reicht die LDL-Bestimmung nicht aus? Denn letztlich behandelt man ja auch die erhöhten LDL-Werte. Man brauche die Gendiagnostik, betonte die Referentin. Denn zum einen sei ein familiäres, genetisches Kaskadenscreening nur möglich, wenn die Diagnose genetisch gesichert wurde: Erst wenn man die Variante kennt, nach der man suchen muss, kann man die Angehörigen darauf screenen und sie ggf. frühzeitig behandeln.
Zum anderen sei das kardiovaskuläre Risiko von Mutationsträgern im Vergleich zu Personen mit denselben LDL-Werten ohne Mutation deutlich höher – bei LDL-Werten ≥ 190 mg/dl zum Beispiel über dreimal so hoch. Insbesondere bei Kindern sei das LDL-Screening zudem kompliziert, weil das LDL auch bei FH-Trägern oft relativ niedrig ist und sich mit dem Alter zudem ändert, sodass man sich nach Perzentilenwerten richten muss.
So früh wie möglich behandeln
Wie geht es weiter, wenn man die Diagnose familiäre Hypercholesterinämie gestellt hat? Liegen keine weiteren Risikofaktoren vor, sollte Brandts zufolge ein Ziel-LDL von < 70 mg/dl angestrebt werden. Bei Menschen, die bereits ein Herz-Kreislauf-Ereignis erlebt haben – “leider trifft das auf die meisten Patienten zu, die wir sehen”, bedauerte Brandts – sollte der LDL-Zielwert bei < 50 mg/dl liegen.
Diese Patientinnen und Patienten sollten laut Brandts eine Kombinationstherapie aus Statin plus Ezetimib erhalten, bei unzureichender Wirkung ergänzt um Bempedoinsäure und evtl. um einen PCSK9-Hemmer.
LDL-Cholesterin sei ein kausaler und kumulativer Risikofaktor, gab Brandts zu bedenken. Es sei also entscheidend, so früh wie möglich zu behandeln. Wird die Diagnose beispielsweise mit circa 42 Jahren gestellt, könne man mit einer hochdosierten Statintherapie bereits einige Lebensjahre gewinnen, mit maximaler Kombinationstherapie liege der Benefit deutlich höher, bei circa 30 Jahren.
Würde man aber bereits im Alter von 20 Jahren mit einer Therapie beginnen, erreiche man auch unter Statin-Monotherapie mehr als mit einer 22 Jahre später gestarteten Maximaltherapie. Die Versorgungsrealität sieht leider anders aus: Selbst wenn die Diagnose FH gestellt wurde, erhalten nur knapp 60 Prozent aller Patientinnen und Patienten eine cholesterinsenkende Therapie, so Brandts.
Fazit der Referentin
Folgende Punkte seien also ursächlich für die mangelhafte Versorgung von Menschen mit FH in Deutschland, fasste die Referentin zusammen: 1. Es gebe kein strukturiertes Screening und kaum familiäres Kaskadenscreening. 2. Die Adhärenz der Patientinnen und Patienten sei schlecht wegen des fehlenden Krankheitsverständnisses – nicht nur bei ihnen, sondern oft auch bei den behandelnden Ärztinnen und Ärzten. 3.
Die Therapie werde häufig zu spät und zu schwach gestartet. 4. Es gebe Versorgungslücken beim Übergang von der Pädiatrie zur Erwachsenenmedizin.
“Warum screent man eigentlich nicht alle Neugeborenen mit einem genetischen Test?”, lautete eine Frage aus dem Auditorium. In den Niederlanden sei das so gehandhabt und inzwischen wieder verlassen worden. Es gebe aber aktuell Bestrebungen in Slowenien und Tschechien, informierte Brandts. Sie selbst wäre dafür. Lebensstilmodifikationen wie gesunde Ernährung und mehr Sport könnten übrigens auch bei FH helfen, das Risiko zu senken.
Aber das alleine reiche nicht. Und noch eine wichtige Information für Hausärztinnen und Hausärzte: Genetische Untersuchungen laufen außerbudgetär, belasten also nicht das Budget.
Quellen: 1. DGIMTalk “Genetik in der Inneren Medizin” vom 3.11.2025; 2. doi: 10.60584/S24-01; 3. Pressemitteilung des IQWiG vom 26.8.24
Mögliche Interessenkonflikte: Julia Brandts erhielt u.a. Referentenhonorare von Amgen und Forschungsförderung von AstraZeneca (2023).