Es ist sinnvoll, zwischen partieller und kompletter PPI-Resistenz der Symptomatik zu unterscheiden. Ein vollständig ausbleibender PPI-Effekt spricht a priori gegen eine alleinige Refluxgenese. Grundsätzlich kommen drei Möglichkeiten für das Therapieversagen in Betracht:
- unzureichender PPI-Effekt,
- nicht saurer Reflux,
- andere ösophageale (extraösophageale) Krankheit.
Liegt eine GERD vor?
Die Diagnose einer GERD ist schwierig [3,4]: Symptome sind unzuverlässig; es gibt keinen singulären diagnostischen Goldstandard. Endoskopisch sind nur schwere Refluxösophagitiden (Los Angeles Grad B-D) sowie ein histologisch gesicherter Barrett-Ösophagus (> 1 cm Länge) beweisend [4].
Die weit überwiegende Mehrzahl der Refluxkranken haben aber entweder keine oder nur geringe Veränderungen (Los Angeles Grad A) im Ösophagus und unterscheiden sich daher nicht von klinisch Gesunden. Die ebenfalls in dieser Situation empfohlene Histologie der Ösophagusschleimhaut dient weniger dem Nachweis einer GERD als der Frage einer anderweitigen ösophagealen Erkrankung wie beispielsweise einer eosinophilen Ösophagitis.
Dies bedeutet, dass nach Ausschöpfung der therapeutischen Optionen und nicht beweisendem Endoskopie-Befund eine spezialisierte Funktionsdiagnostik mit 24-h-Impedanz-pH-Metrie und hochauflösender Manometrie durchgeführt werden sollte.
Damit lassen sich die Fragen klären, ob eine GERD vorliegt und ob diese auch für die Symptome verantwortlich ist. Liegt keine GERD vor, kann es sich um eine andere Ösophaguskrankheit handeln oder um funktionelles Sodbrennen, das nichts mit Refluxereignissen zu tun hat.
PPI-refraktäre GERD
Sobald die Diagnose einer GERD leitliniengerecht gesichert ist, sollte durch eine gezielte Anamnese geklärt werden, welche Symptome tatsächlich aus Patientensicht unzureichend kontrolliert sind. Das hat folgende Hintergründe:
- Viele Patienten mit Refluxbeschwerden/GERD haben Begleiterkrankungen wie Reizmagen oder Reizdarm, die oftmals nicht auf PPI oder andere Antireflux-Medikamente ansprechen. Etwa 20 Prozent weisen auch eine Somatisierungsstörung auf, kenntlich an 17 oder mehr beklagten Symptomen [5].
- “Stiller Reflux” ist ein Hype in Internetforen. Patienten verstehen hierunter Symptome im Rachen oder Kehlkopfbereich wie unter anderem Globus, Brennen, Stimmprobleme und Schleimansammlungen. Diese Symptome sind in den allermeisten Fällen nicht Folge eines gastro-ösophago-pharyngealen Refluxes, auch wenn ungeeignete Methoden wie Scores, eine Laryngoskopie und eine pharyngeale pH-Metrie (Restech) dies suggerieren [6].
- Reflux per se lässt sich durch PPI nicht verhindern. Dementsprechend wird eine Regurgitation im Regelfall auch nicht verhindert.
Handelt es sich um Sodbrennen, sollte in der Impedanz-pH-Metrie nachgesehen werden, ob zwischen Säurereflux und Sodbrennen eine signifikante Assoziation besteht.
Konservative Therapieoptionen
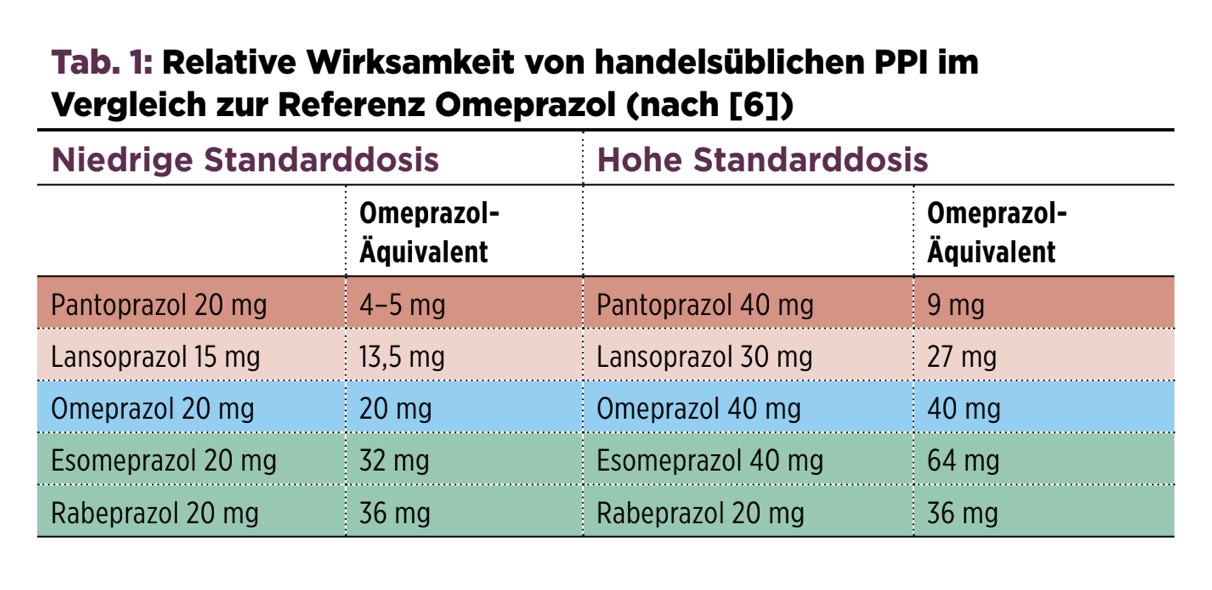
Allgemeinmaßnahmen sollten nochmals angesprochen und so gut es geht umgesetzt werden. Die PPI-Therapie kann durch Optimierung der Einnahme (30 Minuten vor Mahlzeit), zweimal tägliche Gabe und Wechsel des Präparats optimiert werden (s. Tab. 1).
Darüber hinaus sind Kombinationstherapien (PPI plus …) sinnvoll und evidenzbasiert. Gute Daten liegen vor allem für Alginate vor. Alle anderen Kombinationen sind aus pathophysiologischen Erwägungen aber ebenso möglich, wenngleich kontrollierte Studien mit Ausnahme von Baclofen und Neuromodulatoren nicht vorliegen [3]. Nicht sinnvoll erscheint die zusätzliche Gabe eines Prokinetikums.
Antireflux-Operation
Voraussetzung für die Durchführung einer Antireflux-Operation ist eine zweifelsfrei nachgewiesene GERD mit Ausschluss anderer ösophagealer Erkrankungen (Diagnostik erforderlich!), die dokumentiert chronisch verläuft [3]. Patienten mit PPI-refraktären Refluxbeschwerden haben nur in einer Minderheit eine PPI-refraktäre GERD.
Im Falle prädominanter Regurgitation ist die Operation Methode der Wahl. Dominiert Sodbrennen bei gesicherter GERD die klinische Symptomatik, ist zunächst die Frage zu klären, warum PPI nicht (genügend) wirken, da Patienten dann besonders gut auf die Operation ansprechen, wenn auch PPI erfolgreich sind.
Antireflux-Operationen sollten nur in entsprechend qualifizierten Zentren durchgeführt werden, die diese Eingriffe in genügender Frequenz (≥ 50 pro Jahr) durchführen und auch über die entsprechende Diagnostik verfügen.
Management-Algorithmus
In Abb. 2 findet sich ein evidenzbasierter und leitliniengerechter Management-Algorithmus für Patienten mit refraktären Refluxbeschwerden [3]. Mit diesem Vorgehen gelingt im Regelfall die diagnostische Klärung und die damit verbundene Identifikation von Therapieoptionen.
Fazit für die Praxis
- Refluxbeschwerden (zum Beispiel Sodbrennen) sind nicht gleichzusetzen mit Refluxkrankheit.
- Bei unzureichendem Ansprechen auf Allgemeinmaßnahmen, PPI und andere geeignete Medikamente sollte eine PPI-Therapie in Doppeldosis (1-0-1) über 8 Wochen erfolgen.
- Bei unzureichendem Ansprechen der Doppeldosis PPI muss die zugrunde liegende Diagnose abgeklärt werden.
- Bei PPI-refraktärer GERD sind eine Intensivierung von Allgemeinmaßnahmen, eine optimierte PPI-Therapie, eine Kombinationstherapie aus PPI und anderen Antireflux-Medikamenten (zum Beispiel Alginate) und in Einzelfällen eine Antireflux-Operation angezeigt.
Interessenkonflikte: Honorare für Vorträge und Beratungen, Reisekostenerstattungen: Aboca, AlphaSigma, Bayer, Cinclus, EndoStim, Fachingen, Falk, Implantica, Luvos, Promedia, Reckitt Benckiser, Schwabe. Forschungsunterstützung: EndoStim, Reckitt Benckiser, Sofar. Verbindungen zu Interessengruppen: Vorsitzender Sektion Gastroenterologie im BDI, Ehrenvorsitzender ALGK.
Literatur:
- Labenz J, Labenz G, Stephan D, Willeke F; LOPA-Studiengruppe. Insufficient symptom control under long-term treatment with PPI in GERD – fact orfiction? MMW Fortschr Med 2016;158 Suppl 4:7-11.
- Vaezi MF, Sifrim D. Assessing old and new diagnostic tests for gastroesophageal reflux disease. Gastroenterology 2018;154:289-301.
- Madisch A, Koop H, Miehlke S et al. S2k-Leitlinie gastroösophageale Refluxkrankheit und eosinophile Ösophagitis der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). Z Gastroenterol 2023;61:862-933.
- Gyawali CP, Yadlapati R, Fass R et al. Updates to the modern diagnosis of GERD: Lyon consensus 2.0. Gut 2024;73:361-371.
- Fuchs KH, Musial F, Ulbricht F et al. Foregut symptoms, somatoform tendencies, and the selection of patients for antireflux surgery. Dis Esophagus 2017;30:1-10.
- Labenz J, Borkenstein DP, Müller M, Labenz G. Gastro-oesophageal reflux disease – update 2021. Internist 2020;61:1249-63.